Les 6 compétences génériques
Les 6 compétences génériques du médecin généraliste ont été définies par un groupe de travail réuni sous l’égide du Collège national des généralistes enseignants (CNGE).
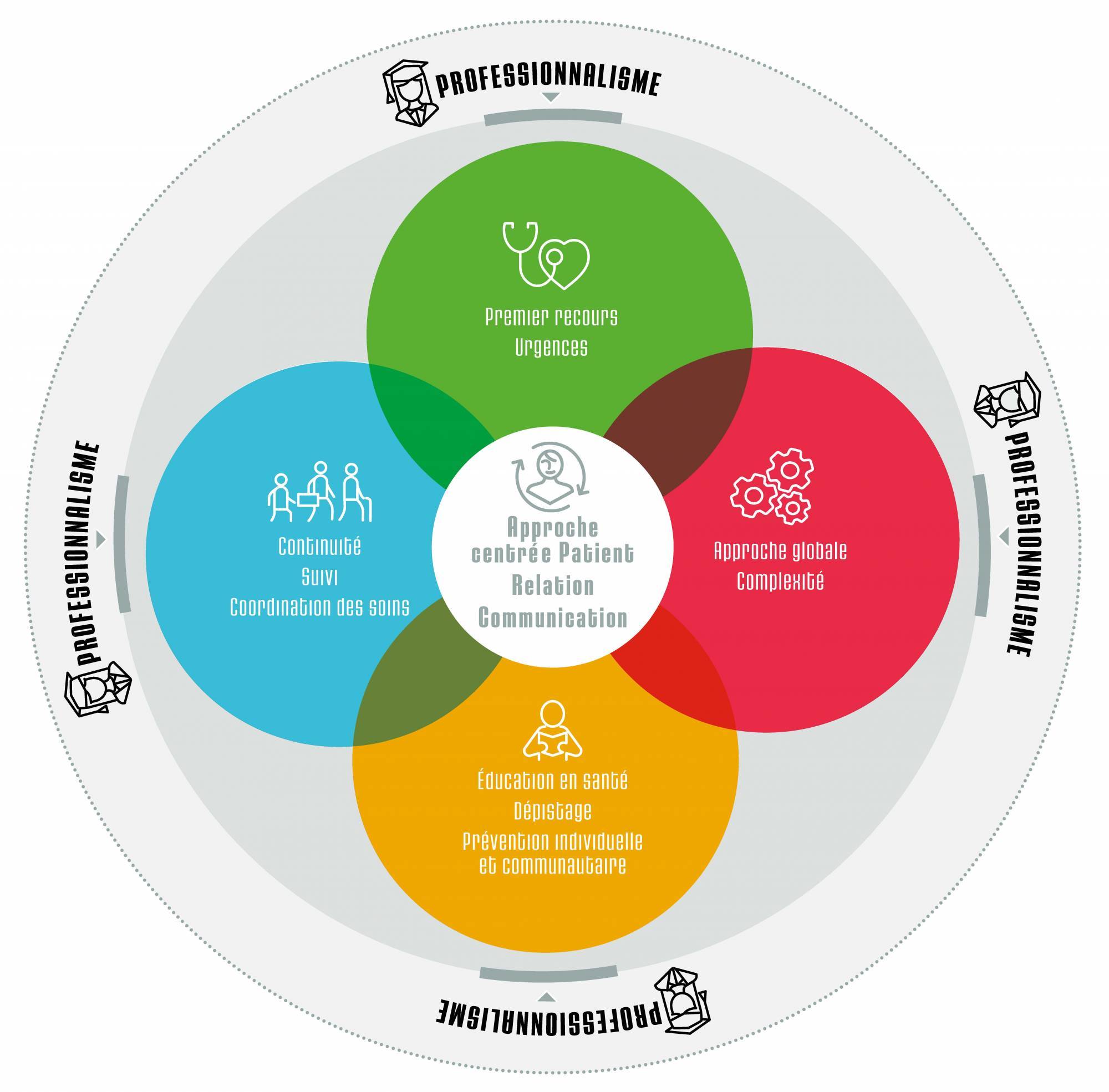
1. Premier recours, incertitude, urgences
C’est la capacité à gérer avec la personne les problèmes de santé indifférenciés, non sélectionnés, programmés ou non, selon les données actuelles de la science, le contexte et les possibilités de la personne, quel que soit son âge, son sexe, ou toutes autres caractéristiques, en organisant une accessibilité (proximité, disponibilité, coût) optimale.
- Gérer des situations les plus fréquentes aux différents stades d’évolution (les situations aiguës ou chroniques, les situations urgentes, la santé des femmes, des enfants, etc.)
- Intervenir si nécessaire dans le contexte d’urgence réelle ou ressentie, ou dans les situations médicales non programmées
- Hiérarchiser et gérer simultanément des demandes, des plaintes et des pathologies multiples, aiguës ou chroniques, chez le même patient
- Exécuter avec sécurité les gestes techniques les plus fréquents dans le contexte du premier recours
2. Approche globale, prise en compte de la complexité
C’est la capacité à mettre en œuvre une démarche décisionnelle centrée patient selon un modèle global de santé (evidence based medicine, approche bio-psycho-sociale proposée par Engel, etc.), quel que soit le type de recours de soins dans l’exercice de médecine générale.
- Adopter des postures différentes en fonction des situations : soins, accompagnement, soutien, éducation, prévention, réparation, etc.
- Identifier, évaluer, les différents éléments disponibles de la situation et leurs interactions (complexité), dans les différents champs (bio-psycho-social et culturel, pour les prendre en compte dans la décision)
- Élaborer un diagnostic de situation inscrit dans la trajectoire de vie du patient, c’est à dire intégrant le contexte bio-psycho-social et culturel à l’analyse de la situation
3. Education, prévention, dépistage, santé individuelle et communautaire
C’est la capacité à accompagner « le » patient dans une démarche autonome visant à maintenir et améliorer sa santé, prévenir les maladies, les blessures et les problèmes psychosociaux dans le respect de son propre cheminement, et donc à intégrer et à articuler dans sa pratique l’éducation et la prévention.
- Mettre en place des actes destinés à diminuer l’incidence d’une maladie par des mesures individuelles de prévention, à favoriser un dépistage précoce des maladies, et à réduire les séquelles d’une maladie
- Développer une posture qui place le patient en position de sujet, et s’engager dans une alliance, un partenariat en aidant le patient à construire ses compétences
- Déterminer le moment opportun et la durée de l’action de prévention et d’éducation pour le patient et pour soi-même, en tenant compte des possibilités de chacun
- Partager le suivi avec d’autres intervenants
- Collaborer à ou élaborer des programmes, des projets et des actions de prévention et d’éducation
- Adopter une posture réflexive sur ces actions
4. Continuité, suivi, coordination des soins autour du patient
C’est la capacité à assurer la continuité des soins et la coordination des problèmes de santé du patient engagé dans une relation de suivi et d’accompagnement.
- Être le référent du patient dans l’espace et la durée
- Utiliser judicieusement toutes les possibilités du dossier médical pour le suivi et l’accompagnement du patient
- Prendre en compte l’évolution de ses problèmes de santé lors de cet accompagnement
- Collaborer avec les différents acteurs médico-sociaux dans l’intérêt du patient
- Mettre en place et entretenir une relation médecin-patient évolutive, mutualisée, en redéfinition continuelle
- Organiser son activité en fonction de ces objectifs
5. Relation, communication, approche centrée patient
Capacité à construire une relation avec le patient, son entourage, les différents intervenants de santé, ainsi que les institutionnels, en utilisant dans les différents contextes les habiletés communicationnelles adéquates, dans l’intérêt des patients.
- Mener des entretiens avec tout type de patients et leurs entourages, en restant centré sur leurs besoins implicites et explicites, en intégrant des notions d’éthique de la communication
- Construire et maintenir à travers ces contacts, une relation avec le patient et/ou son entourage, en étant attentif à rester dans le cadre professionnel et en se questionnant sur ses propres capacités et limites relationnelles
- Respecter les différentes législations et code déontologique concernant les droits du malade et les devoirs du médecin
- Communiquer avec les autres professionnels de santé et médico-sociaux intervenant auprès du patient, dans l’intérêt de celui-ci, en utilisant le média le plus judicieux en fonction du problème dans son contexte
- Communiquer avec les institutionnels dans l’intérêt du patient
6. Professionnalisme
C’est la capacité à assurer l’engagement envers la société et à répondre à ses attentes, de développer une activité professionnelle en privilégiant le bien être des personnes par une pratique éthique et déontologique, d’améliorer ses compétences par une pratique réflexive dans le cadre de la médecine basée sur des faits probants, d’assumer la responsabilité des décisions prises avec le patient.
- Agir avec altruisme, et sans discrimination
- Favoriser l’accès équitable aux soins pour tous
- Assumer ses responsabilités et en explicitant ses décisions en informant honnêtement les patients, y compris de ses conflits d’intérêts
- Respecter la personne humaine en tenant compte en premier lieu du mieux-être du patient et en favorisant son libre choix, son autonomie, et une réflexion éthique
- Fonder ses choix sur l’intérêt du patient, mais aussi sur la gestion pertinente des ressources de soins
- Garantir la confidentialité des échanges avec les patients
- Améliorer ses compétences professionnelles par l’identification de ses besoins de formation et intégrant ses acquis à sa pratique
- Contribuer et participer à la formation des professionnels de santé
- Collaborer avec les autres professionnels de soins dans le respect de leurs compétences
- Gérer son temps pour un équilibre entre vie professionnelle et personnelle
- Gérer son outil de travail


Apprentissage par compétences